anestezice locale in oftalmologie
Mecanismul de acțiune și efecte farmacologice
anestezice locale elimina sensibilitatea la durere într-o zonă limitată. Mecanismul de acțiune al anestezicelor locale este de blocare a conducerii nervoase prin modificarea potențialului de generare de acțiune. Deplasând ionii de calciu din receptori situate pe suprafața interioară a membranei celulare, anestezice locale reduc permeabilitatea la ionii de sodiu, care este însoțit de depolarizarea membranei. Anestezicele locale alterează potențialul de acțiune al membranei celulelor nervoase, fără a provoca modificări în potențialul de repaus.
Acțiunea de anestezice locale la diferitele tipuri de fibre nervoase nu este același lucru. fibrele nervoase mici, în special nemielinovye mai sensibile la acțiunea de anestezice locale.
Structura chimică anestezice locale pot fi împărțite în două grupe: amide (lidocaină, mepivacaină, bupivacaină, etidocaina), care dau locale efect anestezic rapid și esteri (esteri), al căror efect se dezvoltă mai lent. Esther includ acid benzoic esteri ai acidului (cocaină) metaaminobenzoynoy (proparacaină) și acid para-aminobenzoic (procaină / novocaină /, clorprocaină, tetracaină / dicain / benoksinat). Reacțiile alergice sunt mai susceptibile de a dezvolta aplicarea Estera.
Viteza și durata de suprafață, fire și infiltrarea anesteziei depinde de structura chimică a anestezicului (tab. 17.1 și 17.2).
Farmacocinetica
Anestezicele pot fi prezente în soluție în stare ionizate și non-ionizate. Ionizarea se produce atunci când pKa între 8 și 9. Substanțele neîncărcate trec mai repede prin tesuturi (cornee, coajă nervos) și au un efect mai rapid.
Când se injectează utilizarea de anestezice locale este o reabsorbție parțială a medicamentelor sistemice.
Atunci când este aplicat local bine absorbit în țesuturile conjunctivei și corneei tetracaină, lidocaină, oksibukain, proparacaină.
Tabelul 17.1. Caracteristici ale farmacodinamica și farmacocinetica anestezice locale utilizate pentru sârmă și anestezie infiltrare
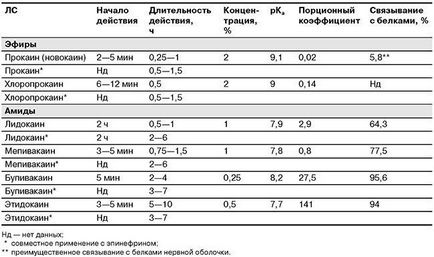
Tabelul 17.2. Caracteristici Farmacodinamica de anestezice locale folosite pentru anestezie de suprafață
actiune anestezic local este îmbunătățită și reabsorbtia sistemică este scăzută atunci când sunt combinate cu vasoconstrictori (epinefrină).
Amidele sunt metabolizate în ficat și excretat în urină în principal sub formă de metaboliți. Esterii sunt metabolizate în plasma sanguină.
Locul în Terapie
anestezice locale sunt utilizate pentru:
■ conductor (akinezie) anestezie;
■ o anestezie prin infiltratie (anestezie retrobulbară și parabulbarly, ramurile cutanate blocada orbitale și nervii infraorbitare);
■ anestezie de suprafață.
anestezie superficială este utilizat în timpul examinării de diagnostic (tonometrie, gonioscopy, electroretinografie, etc), în „mici“ conjunctivei si chirurgie corneei (îndepărtarea corpurilor străine, suturi, neoplasme, chirurgie refractivă a corneei, etc.), în locale complexe pacientii cu anestezie inainte de interventia chirurgicala pentru ochi.
efecte secundare
Efecte secundare care au nevoie de o atenție
■ De la CCC - hipotensiunea arterială, bradicardie, stop cardiac.
■ În partea sistemului respirator - depresie respiratorie.
■ SNC - zgomote în urechi, convulsii, auz, euforie, apatia.
Efectele secundare care necesită atenție în cazul în care deranjează pacientul sau să continue pentru o lungă perioadă de timp
■ parte a viziunii - pierderea epiteliului cornean (keratopatia sau eroziune), reacții alergice, roșeața ale membranelor mucoase, creșterea tranzitorie a PIO (tipic pentru tetracaină).
Contraindicații
■ Creșterea sensibilității la medicament.
■ Deteriorarea epiteliului cornean (pentru tetracaină).
interacțiune
Rezultatele interacțiunii anestezice locale cu unele medicamente:
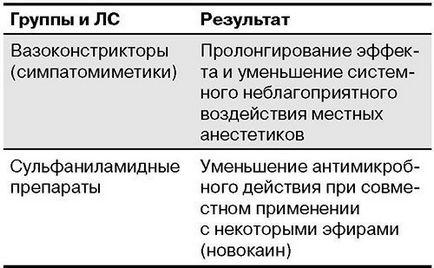
Dozare și Administrarea
Tehnica de akinezie
Metoda CBrien - blocada conducție a nervului facial la nivelul condilului a maxilarului inferior. Pentru a determina locul de injectare, chirurgul cere pacientului pentru a deschide și închide gura, iar în acest moment degetul arătător se simte condilului mandibular. De regulă, este situat la o distanță de aproximativ 1 cm de la tragusul urechii. În această regiune în procesul kondiloidnogo direcția la o adâncime de aproximativ 1 cm ac fin se administrează 2-3 ml lichid.
Van Lindt Metoda - Această metodă permite blocarea fibrelor distale ale nervului facial la marginea laterală a orbitei. Anestezia se realizează în mai multe etape. În primul rând, folosind un ac fin la o distanță de 1 cm de la marginea laterală exterioară a orbitei administrată 3-4 ml de anestezic. Acul este apoi îndepărtat parțial, și 2 ml de anestezic administrat spre marginea inferioară a orbitei. Apoi acul este îndepărtat și reintrodus în 2-3 ml la marginea superioară a orbitei în a treia sa mediană.
Tehnica de anestezie parabulbarno
Parabulbarno efectua ac de injecție 3.5-4 cm în lungime. Pacientul este rugat să se uite în sus și spre interior. Acul este introdus într-un punct care corespunde marginii de delimitare laterală și treimea mijlocie a secolului. Vârful acului trebuie să fie bine definit.
Croiala acului îndreptat spre globul ocular. Acul este direcționat către nervul optic. Când trageți muta acul său retras imediat. Administrarea de soluție de anestezic începe imediat după introducerea acului și se continuă ca unul deplasează acul la o adâncime de aproximativ 1,5-2 cm. Totală administrată la aproximativ 3 până la 4 ml de anestezic.
Apoi face injecție suplimentară: ridicarea degetul mare pleoapei superioare, cere pacientului să privească în jos, și apoi administrat 1,2 ml de segmentul superior la o adâncime de aproximativ 1,5 cm, imediat după injectare la pleoapele închise ușor presate împotriva pacientului, folosind patru degete pentru. 30-40 de secunde.
Pentru a verifica gradul de akinezie, cere pacientului să se uite în direcții diferite, cu ambii ochi. o cantitate suplimentară de anestezic este injectat menținând în același timp mobilitatea.
Tehnica de anestezie retroorbitară
Retrobulbară ac de injectare funcționează 3.5-4 cm lungime, cu vârful rotunjit, pentru a preveni deteriorarea vaselor și nu retrobulbar perforează peretele globului ocular. Pacientul este rugat să se uite în sus și spre interior. Acul este introdus în piele a pleoapei inferioare la o distanță de 1,5 cm de pleoape exterioare adeziuni. Vârful acului trebuie să fie bine definit. Croiala acului îndreptat spre globul ocular. Acul este direcționat paralel cu primul perete al orbitei, iar apoi oblic în sus în spatele globului ocular. Când trageți muta acul său retras imediat. Administrarea de soluție de anestezic începe imediat după introducerea acului și se continuă ca unul deplasează acul la o adâncime de aproximativ 3,5 cm. Totală administrată aproximativ 5-6 ml de anestezic.
Imediat după injectare la pleoapele închise ale pacientului apăsați ușor în jos cu patru degete timp de 30 până la 40 de secunde.
Pentru a verifica gradul de akinezie, cere pacientului să se uite în direcții diferite, cu ambii ochi. Menținând mobilitatea anestezicului suplimentar injectat - oa doua injecție făcută la o distanță de 1 cm din sec aderențe intern.
agenți antifungici în oftalmologie
organ fungică de vizibilitate sunt rare. Cu toate acestea, la pacienții cu imunitate redusă pe fondul unor boli sistemice sau utilizarea pe termen lung a medicamentelor glucocorticoide, precum și persoanele care lucrează în agricultură, se pot observa organe lacrimale fungice, kon.
Tromboza venoasa centrala a retinei si ramurile sale
tromboză venoasă retiniană # 40; # 41 TBC; # 40 sin. ocluzia venei retiniene; ocluzia venei retiniene # 41; este o boală acută a organului de vizibilitate, dezvoltarea sistemului venelor retiniene, adesea însoțită de schimbări în patul arterial.